胃がんに行われる手術について
胃がんは日本をはじめアジアを中心に罹患率が高いがんで、日本では全がん種のうち罹患数で第2位、死亡数で第3位のがんとなっています。胃がんの原因については諸説いわれておりますが、乳幼児期におきる胃のピロリ菌感染は胃がんの原因の一つとして明らかになっています。胃がんに罹患した場合の治療は内視鏡的切除、手術、化学療法(抗がん剤等)、放射線治療などがありますが、最も治癒を期待できる方法は内視鏡的粘膜切除や手術といったがんの切除となります。内視鏡的粘膜切除は早期胃がん(※)のうち、一定の基準を満たしたリンパ節転移の可能性が低いものに対して適応となります。内視鏡的粘膜切除の基準を満たさない早期がんや進行がんに対してはわれわれ外科による手術が必要となります。
※早期胃がん:すべての胃がんは胃の粘膜から発生し、成長とともに胃壁のより深い部分へと広がっていきます。早期胃がんとはがんの深さが胃壁のうち、粘膜下層までにとどまっているものをいいます。
胃壁の層構造
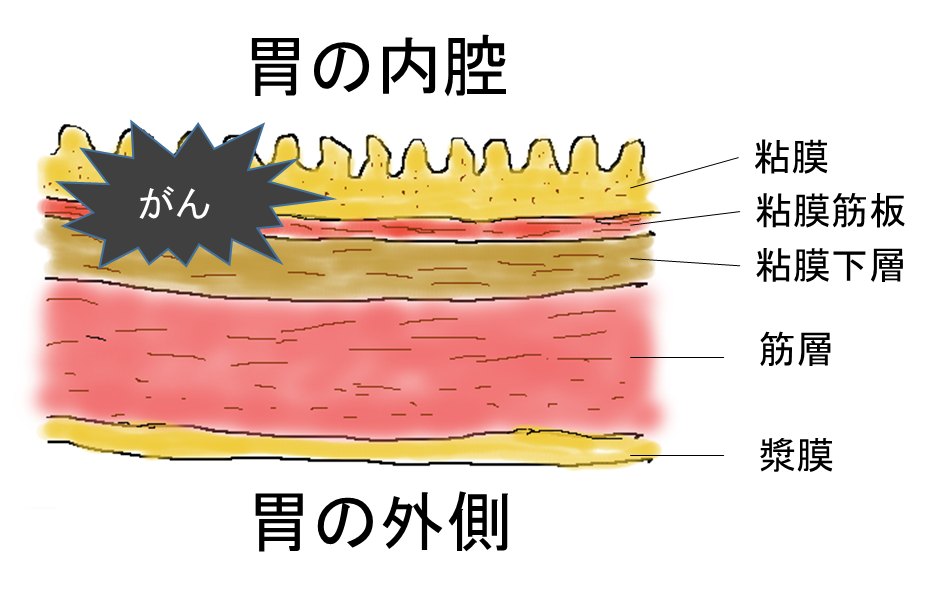
胃壁は顕微鏡で見ると層構造になっています
1.胃がんの進行度について
胃がんの進行度は手術前の画像診断に基づく臨床分類と、切除後の病理診断に基づく病理分類があります。臨床分類に基づく進行度分類は治療方針の決定に用いられます。術後の病理分類に基づく進行度は言わばがんの最終的な進行度の確定であり、予後の推定や術後の補助化学療法(術後の抗がん剤)の必要性の検討などに利用されます。
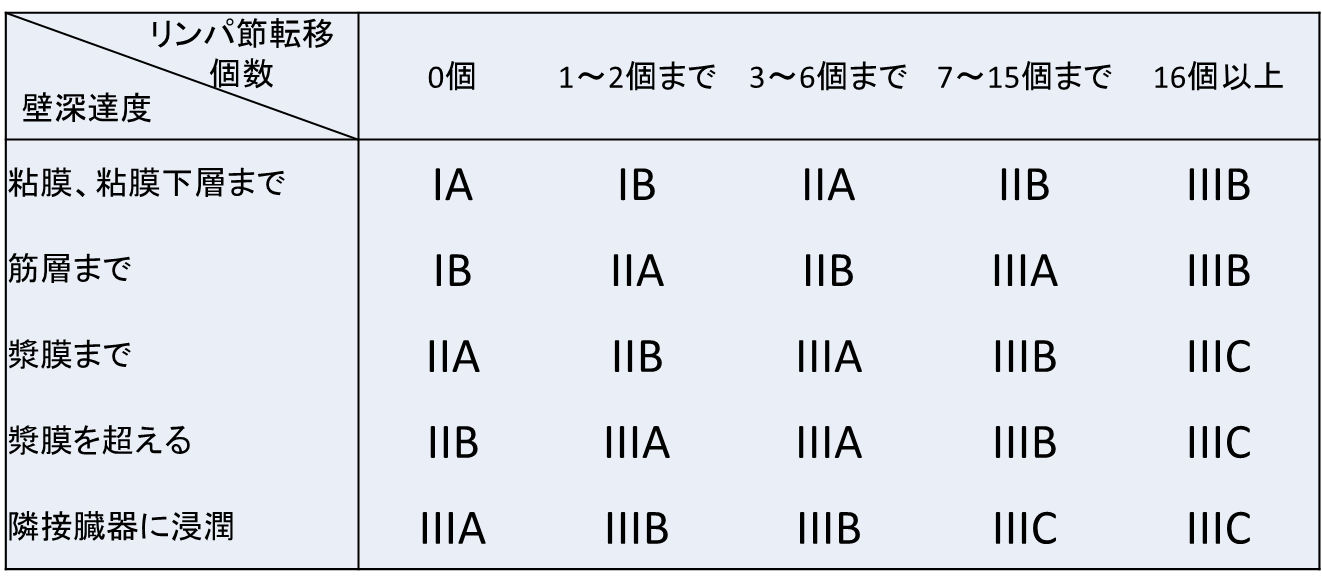
胃がんの病理分類による進行度は8段階(IA、IB、IIA、IIB、IIIA、IIIB、IIIC、IV)に分類されております。IAは早期胃がんでリンパ節転移がなかったものであり、早期胃癌のほとんどが相当します。肝臓転移や腹膜転移(胃がんがおなかの中に散らばった状態)など胃から離れた場所にまで転移(遠隔転移)がある場合は進行度が最も高いIVとなります。そのほかの進行度はがんの胃壁への深達度や胃の周囲のリンパ節転移の程度に応じてIB~IIICまで分類されます。
胃がんの進行程度(病理分類)
※遠隔転移がある場合は進行度IVとなります
2.胃がんで行われる手術ついて
- 胃がんの手術で大切なこと
-
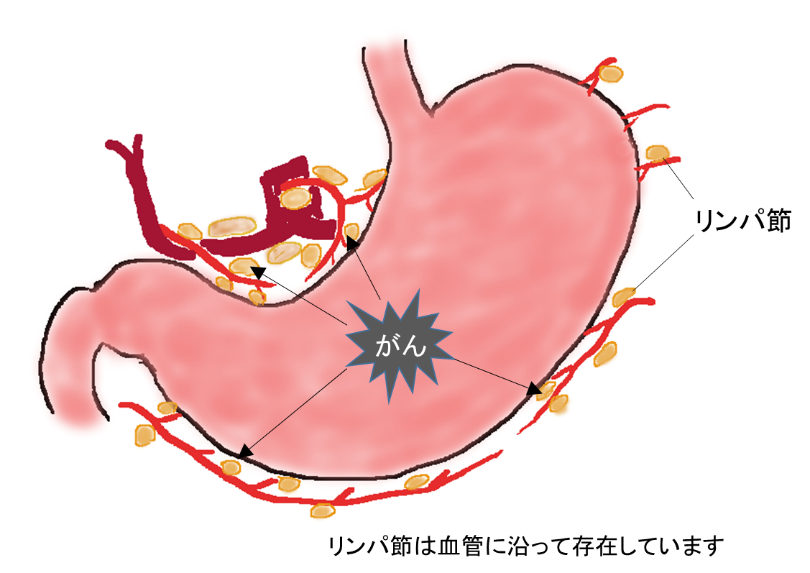
胃がんの転移には大きく3つの経路があります。1つは血液の流れにがん細胞が入って他の臓器へ転移する血行性転移(胃がんでは主に肝臓に転移します)。2つ目は胃がんが胃壁の外側にまで露出することによってがん細胞が直接おなかの中に散らばってしまう腹膜転移。最後はリンパ液の流れにがん細胞が入って胃周囲のリンパ節に取り込まれるリンパ節転移です。血行性転移と腹膜転移は胃から遠くへ転移をおこしている状態であるため根治的な手術を行うことは困難な状態です。一方リンパ節転移に関しては、胃がんでは高い頻度で発生していますが、転移したリンパ節は胃の周囲にとどまっていることが多いので手術で治癒を目指すことが期待できます。よって胃がんをより確実に手術で治すためにわれわれ外科医が大切に考えていることは胃がん本体の切除はもちろんですが適切なリンパ節郭清(転移のあるリンパ節をきれいにすべて摘出)です。
- 胃がんで行われる手術の種類
- どのリンパ節に転移があるのかを術前・術中に確実に把握することは難しいのですが、胃がんができた場所によってリンパ節転移のおきる可能性のある範囲は予想することができます。転移の可能性のあるリンパ節を郭清するために胃がんの部位によって切除方法は大きく以下の3種類に分類されています。
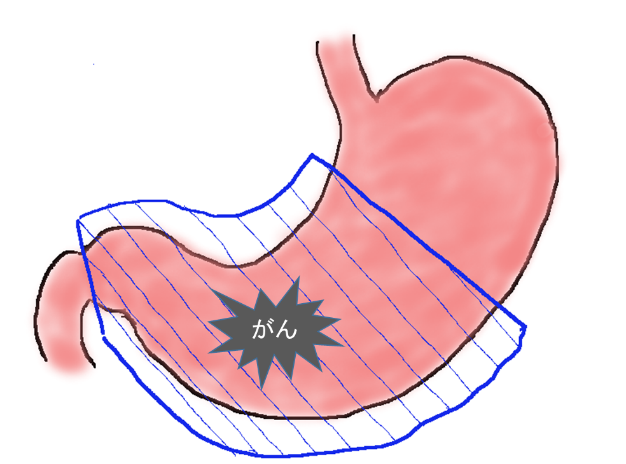
幽門側胃切除
おもに胃の下部に発生した胃がんに対して行われる手術です。通常は胃の2/3ほどを周囲のリンパ節とともに切除します。胃がんの手術の中ではもっとも多く行われている手術です。
胃全摘
胃の上部に発生した胃がんや大きな胃がんに対して行われる手術です。胃および胃の周囲リンパ節はすべて切除されます。
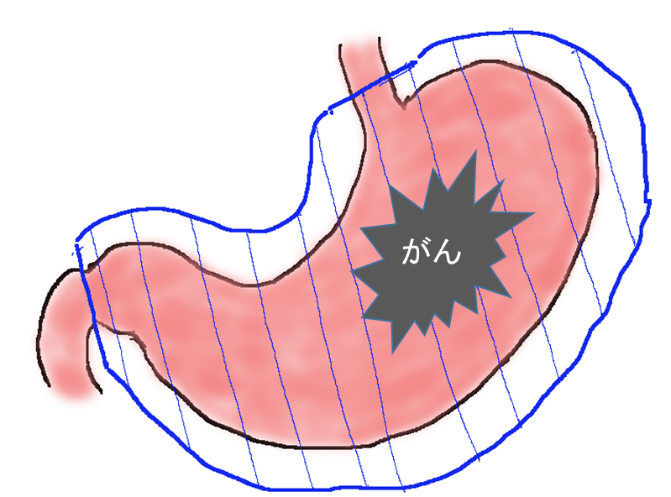
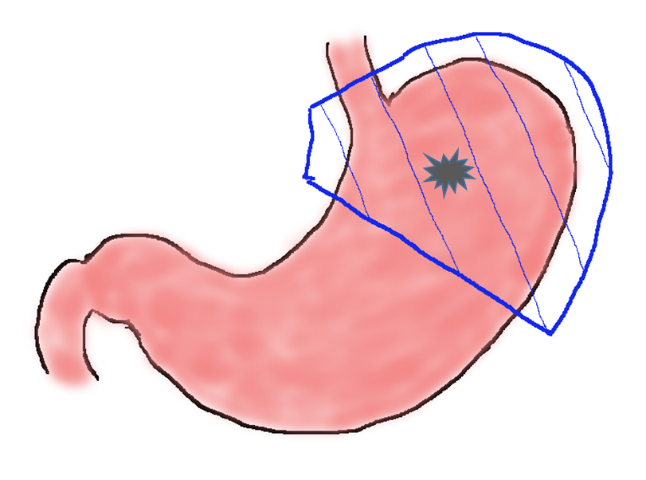
噴門側胃切除
胃の上部に発生した胃がんで比較的早期のものに行われる手術です。胃の上部を周囲のリンパ切とともに切除します。胃全摘に比べると胃がある程度残る分、経口摂取量や体重減少の面で有利ですが、噴門が切除されるため逆流症状や狭窄症状がでることもあります。
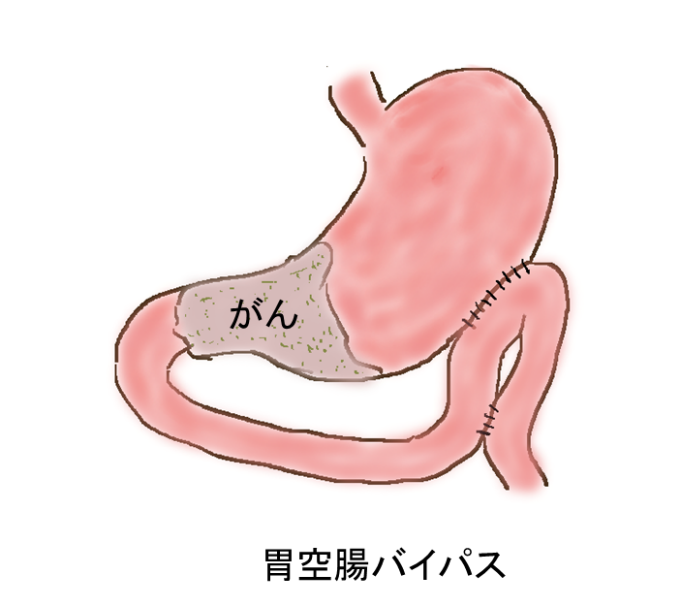
姑息手術
遠隔転移のある場合でもがんによる胃の狭窄や出血により経口摂取不能な場合には経口摂取を可能にする目的で上記の切除やバイパス術を行うことがあります。
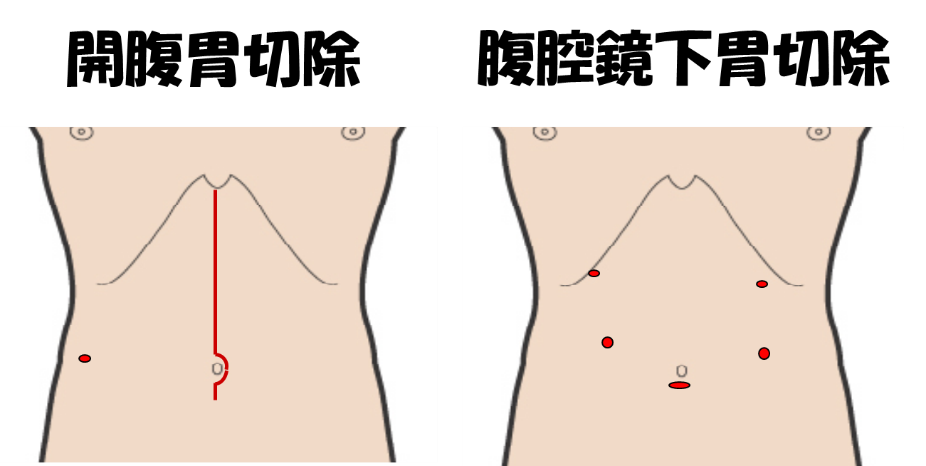
3.腹腔鏡下胃切除について
近年はさまざまな腹部手術が腹腔鏡下に行われるようになってきました。胃がんの手術でも腹腔鏡下手術がひろく行われるようになり、現在、早期がんに対しては多くの施設が腹腔鏡下手術を行っております。当科では早期がんに限らず胃がん手術のほぼすべてを倫理委員会の承認を経て腹腔鏡下に実施しております(通常の保険診療で可能です)。腹腔鏡下手術はキズが小さく痛みが少ない、見た目がよいといったメリットだけではなく、術後の回復が早いといった特徴もあります。開腹手術に比較して難易度が高いため十分なトレーニンングを積んだ外科医が手術に関わる必要があります。
-
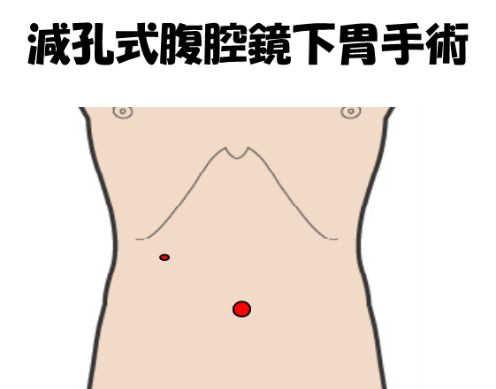
Reduced-port surgery(減孔式手術)について
腹腔鏡下手術の進化形として単孔式手術が全国の施設で徐々に行われるようになってきています。単孔式手術とは一般的には胆嚢摘出や虫垂切除などの小手術で行われることが多く、臍の1か所のキズからすべての手術を行う方法です。当科では単孔式手術を応用し、従来の腹腔鏡下胃切除よりもさらにキズの数を少ない減孔式手術を胃がん手術に行っています。キズがほとんどわからない程度にまでなおるので、特に若い方には喜ばれております。当科には胃がんに対する減孔式手術の経験を100例以上もつ医師が在籍しておりますのでお気軽にご相談ください。当科での胃がんに対する減孔式手術の適応は原則的に早期胃がんとしています。
4.胃を切ることによるからだへの影響(胃切除後障害)について
- 胃の役割について
- 胃切除後の障害は手術によって胃の機能が低下したり喪失したりするためにおきます。
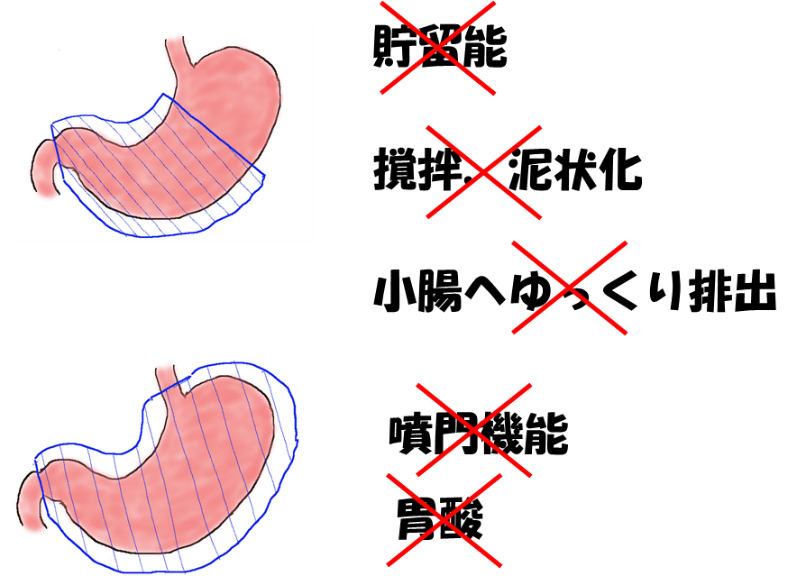
胃の手術を受けていない方は良く噛まずに早食いをしたとしてもあまり問題はおきません。それは胃がさまざまな消化を助ける機能を持っているからです。
胃は食べ物を一旦ためる貯留能を持っています。そして胃酸や胃の蠕動によって胃の中で食べ物を攪拌、泥状化したのちに十二指腸へゆっくり少しずつ排出しています。手術後はそれらの機能が著しく低下することになるためさまざまな障害が発生します。また胃全摘ではさらに食道への逆流防止機能をもつ噴門がなくなりますし、胃酸も完全になくなります。
- 胃切後のおもな症状
-
- 小胃症状:胃が小さいあるいはなくなったためにおきる症状
もたれ、おなかのはり、あまり食べられない、体重減少など
- ダンピング症候群:食べ物が小腸に早く流れ出すためにおきる症状です。発生する時間により2種類に分類されています。
-
早期ダンピング症候群(食事中や食後すぐにおきる)
腹痛、下痢、動悸、悪心など
-
後期ダンピング症候群(食後2~3時間後におきる)
低血糖症状(冷や汗、ふらつきなど)
- 逆流性食道炎:噴門機能の低下や喪失でおきる症状
胸やけ、苦いものが上がってくる、のどの痛みなど
- 胃切除後障害は時間経過とともに改善してきますし、また日常生活に大きな支障をきたすほどの強い症状が続くことはまれですが、症状の頻度や強さには非常に個人差があります。
胃切除後障害があまり出ないようにするもっともよい方法は胃の機能をなるべく口で補う、即ちゆっくりよく噛んで食べることでしょう。逆にゆっくりよく噛んで食べるのであれば何を食べてもかまわないと言えます。
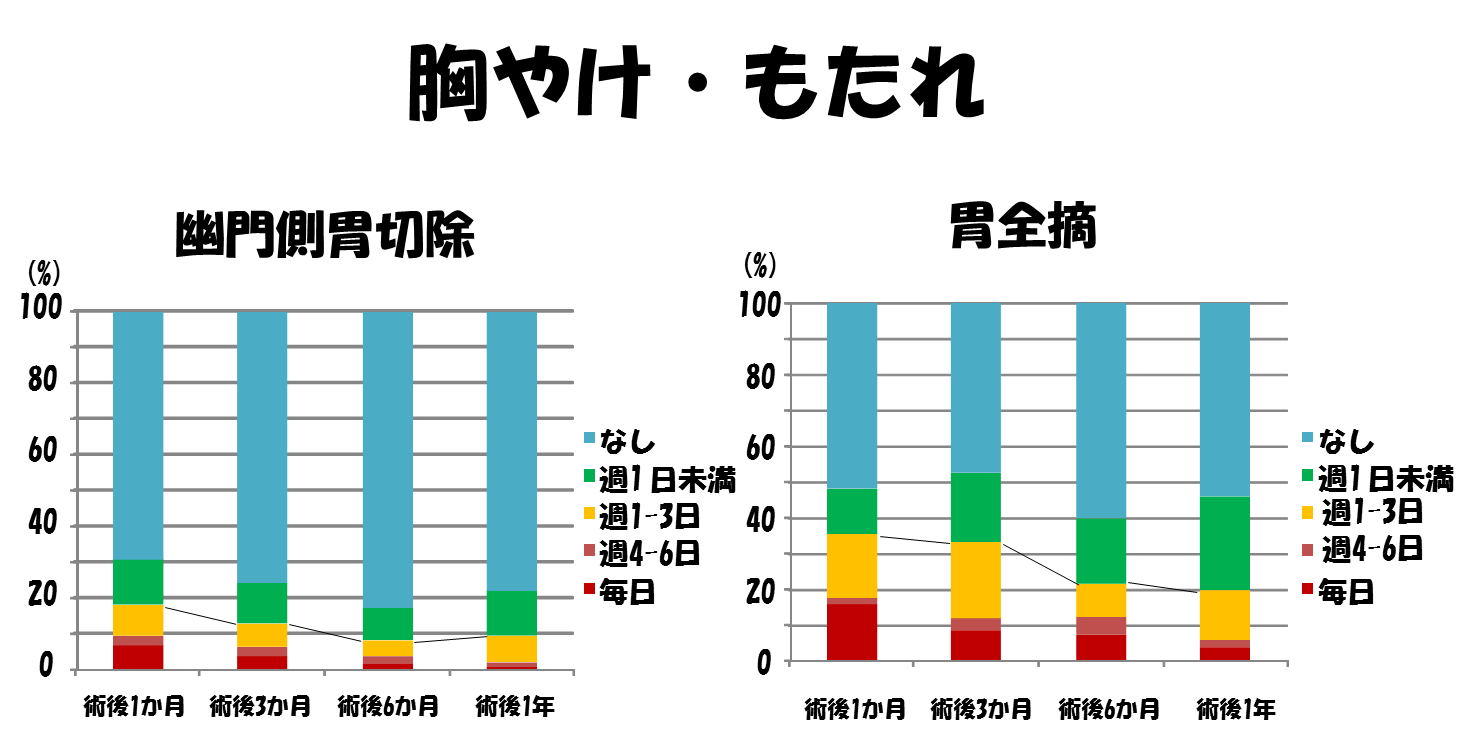
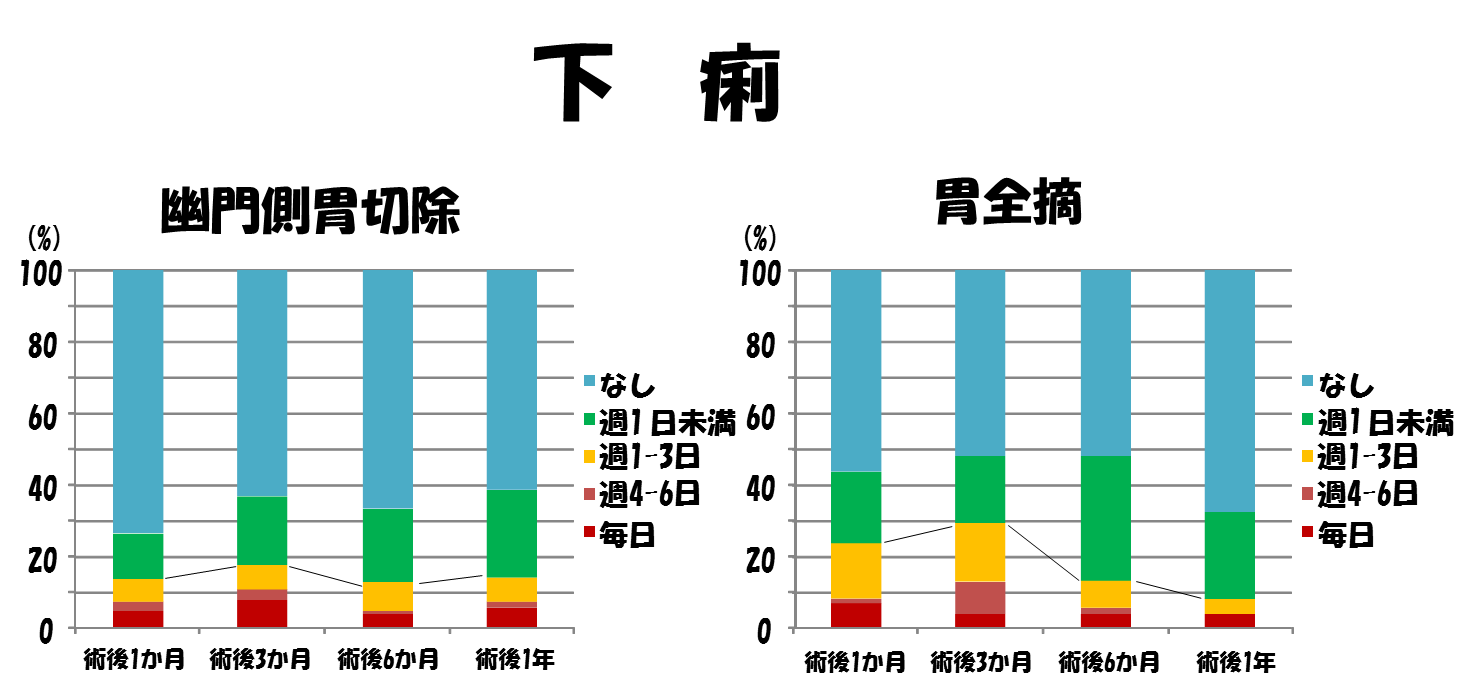
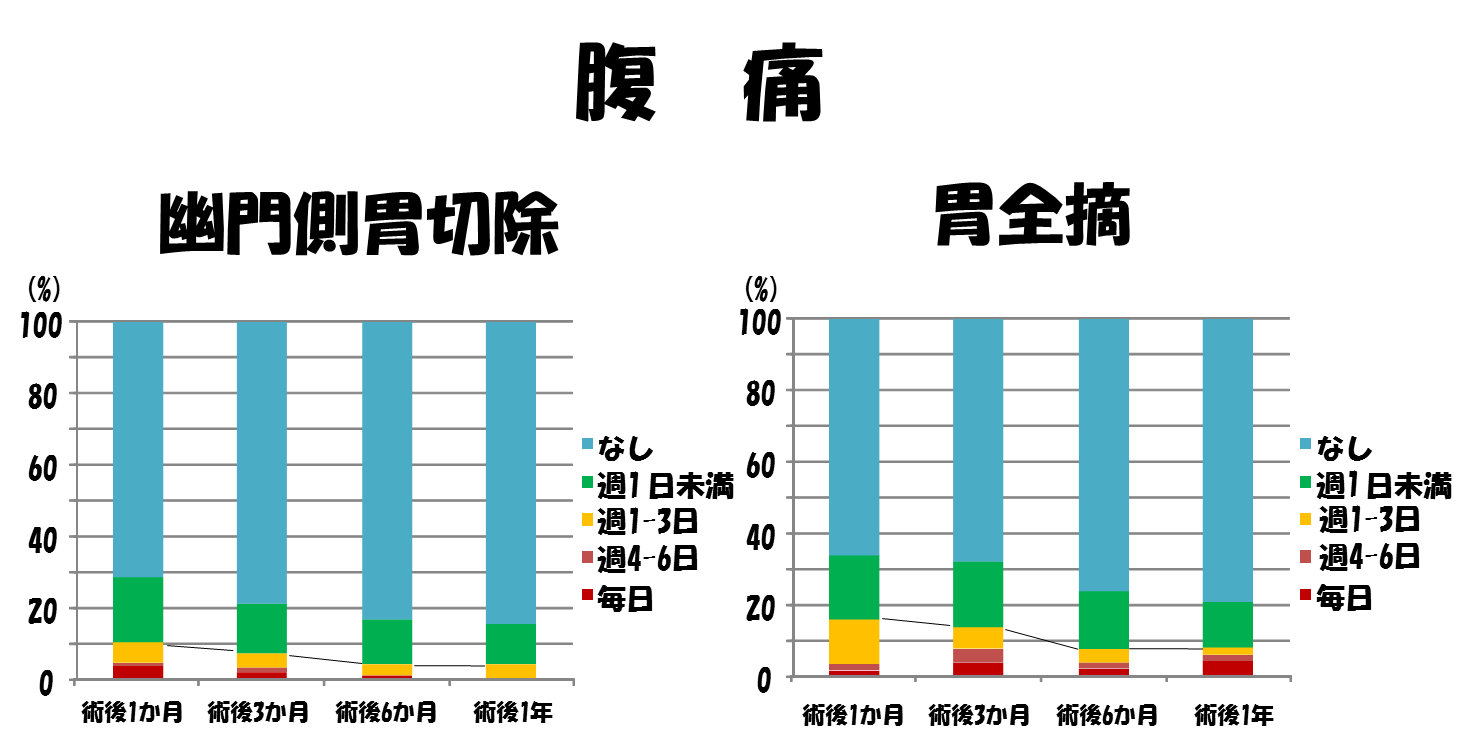
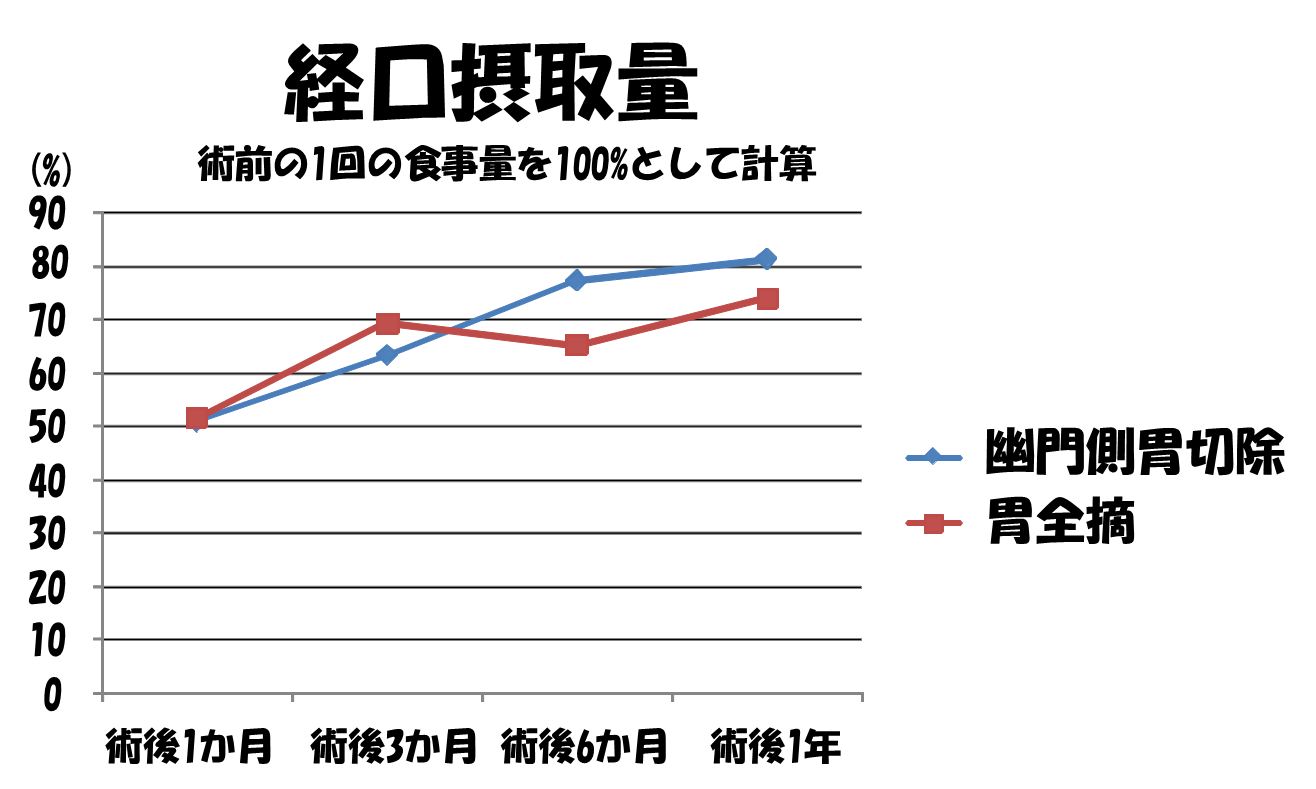
施行されることの多い幽門側胃切除と胃全摘において実際にどの程度の胃切除後障害がおきているのか示します。発生頻度の経時的変化を術後1年間にわたりグラフにしてみました。
なしあるいは週1回未満の頻度の方はほとんど問題のない方といえるでしょう。
週1回以上症状の出現する方の割合を経時的に見ると経過とともに減っているのがわかります。幽門側胃切除よりも胃全摘を受けた方の方が頻繁に症状が出現しています。
なしあるいは週1回未満の頻度の方はほとんど問題のない方といえるでしょう。
週1回以上症状の出現する方の割合を見ると幽門側胃切除よりも胃全摘を受けた方
の方がはじめのころは頻繁に症状が出現しています。術後1年経過するとどちらもあまり差がなくなっています。
なしあるいは週1回未満の頻度の方はほとんど問題のない方といえるでしょう。
週1回以上症状の出現する方の割合を経時的に見ると経過とともに減っているのがわかります。幽門側胃切除よりも胃全摘を受けた方の方がやや頻繁に症状が出現しています。
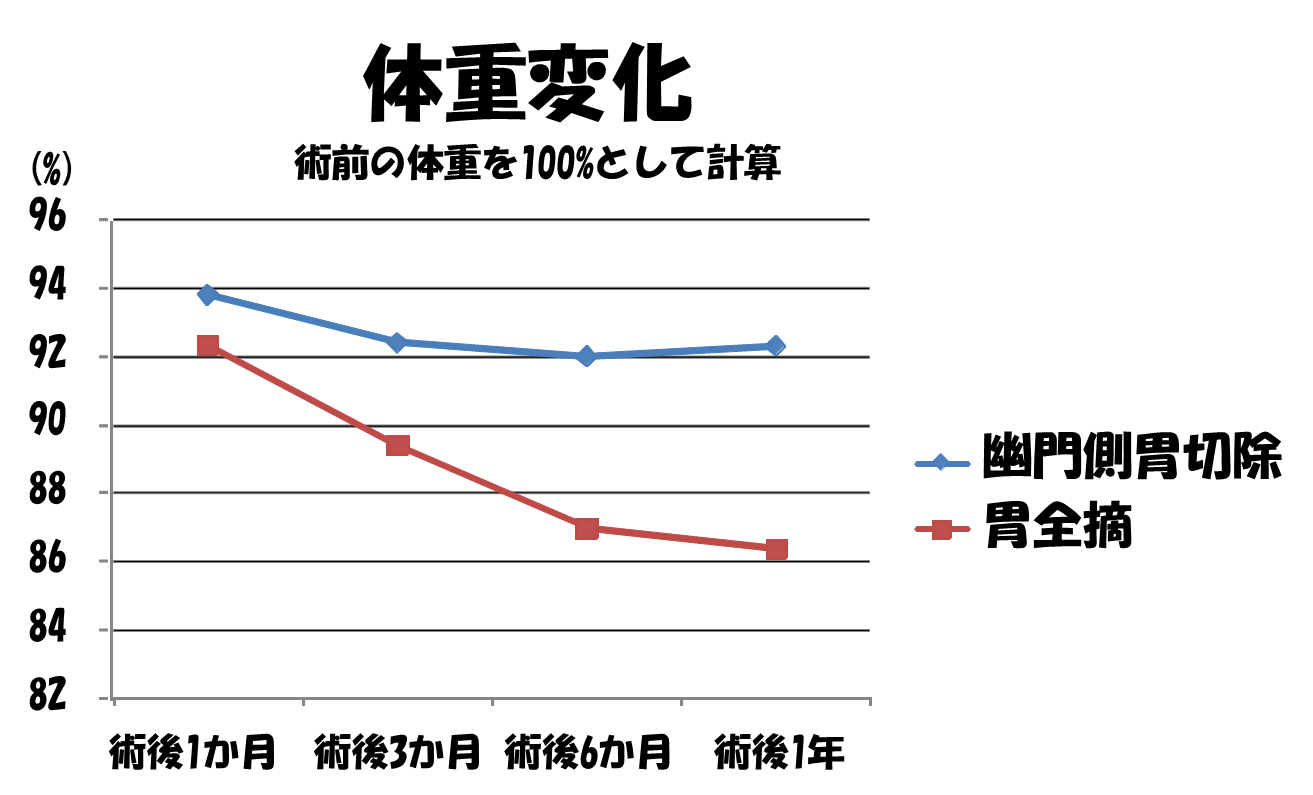
最終的に平均で幽門側胃切除では8%、胃全摘では14%の体重減少となります。
平均で幽門側胃切除、胃全摘とも初めのうちは半分程度の食事量ですが
1年後には幽門側胃切除で8割、胃全摘で7割程度まで回復しています。
おわりに
本ページでは胃がんに行われる手術の種類や胃切除後の障害についての概要を解説させていただきました。胃がんで手術が必要と言われた場合、どの程度のがんなのか?治るのかどうか?どのような手術が必要なのか?手術を受けるとその後どうなってしまうのか?など多くの疑問がわいて不安になることと思います。実際の治療に当たっては担当の医師、看護師、栄養士から様々な説明を受けることができると思いますが本サイトの情報が胃がん治療を受けられる方々の不安の軽減に少しでも役立てば幸いです。